|
ĐỘ |
HÌNH ẢNH |
|
|
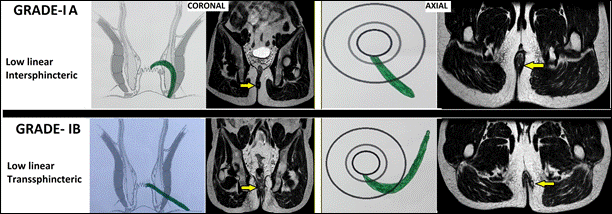
I |
Rò thấp dạng đường thẳng ở khoang gian cơ thắt hoặc xuyên cơ thắt ngoài (liên quan < 1/3 chiều cao cơ thắt ngoài) I-A:Rò thấp dạng đường thẳng gian cơ thắt I-B:Rò thấp dạng đường thẳng xuyên cơ thắt ngoài |
|
|
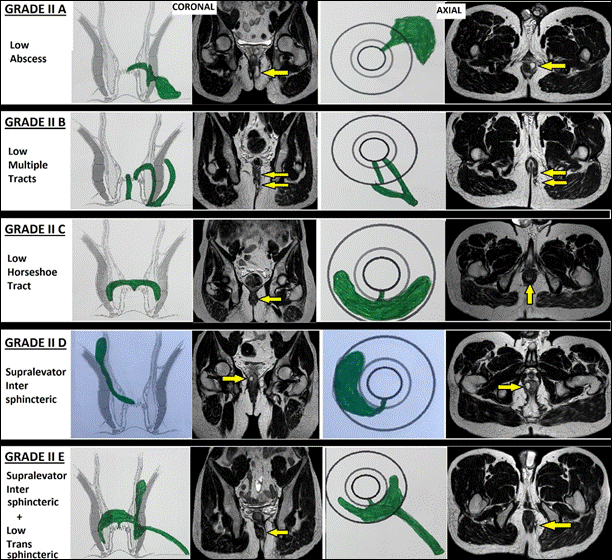
II |
Rò thấp gian cơ thắt hoặc xuyên cơ thắt ngoài (liên quan < 1/3 chiều cao cơ thắt ngoài) II-A:Có ổ áp-xe II-B:Có nhiều đường rò II-C:Rò dạng móng ngựa II-D:Rò gian cơ thắt lan hoàn toàn lên trên cơ nâng hậu môn (supralevator) II-E:Rò xuyên cơ thắt thấp (<1/3) nhưng có nhánh gian cơ thắt lan phía trên cơ nâng hậu môn (supralevator) |
|
|
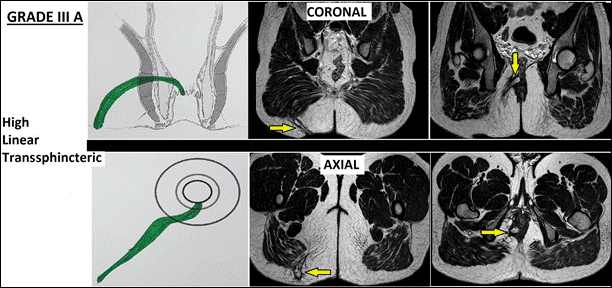
III |
Rò xuyên cơ thắt ngoài mức cao (>1/3 chiều cao cơ thắt) III-A:Rò xuyên cơ thắt ngoài mức cao dạng đường thẳng III-B:Rò kèm bệnh Crohn, tổn thương cơ thắt, sau xạ trị, hoặc rò vùng trước ở nữ |
|
|
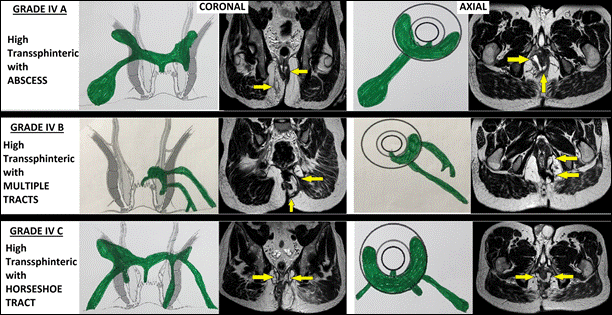
IV |
Rò xuyên cơ thắt ngoài mức cao (>1/3) mang tính phức tạp, gồm: IV-A:Có áp-xe IV-B:Có nhiều đường rò IV-C:Rò dạng móng ngựa |
|
|
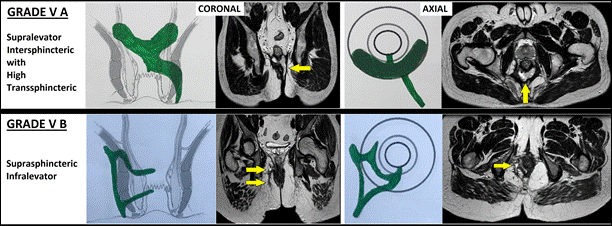
V |
Rò rất phức tạp: V-A:Rò xuyên cơ thắt ngoài mức cao kèm lan gian cơ thắt phía trên cơ nâng hậu môn (supralevator) V-B:Rò suprasphincteric (Rò vòng lên trên cơ thắt ngoài, rồi đi xuống lại, nhưng không vượt cơ nâng hậu môn) V-C:Rò ngoài cơ thắt hậu môn (extrasphincteric) (Đường rò không đi qua cơ thắt hậu môn mà xuất phát từ trực tràng hoặc sâu trong khoang chậu, sau đó lan xuống vùng quanh hậu môn) |
|
Chú ý:
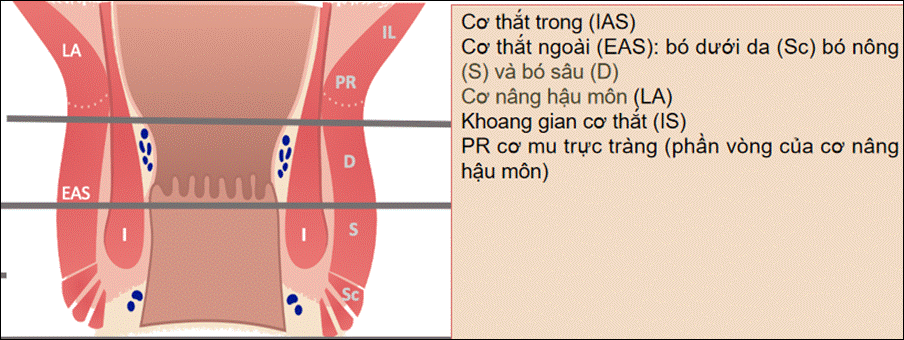
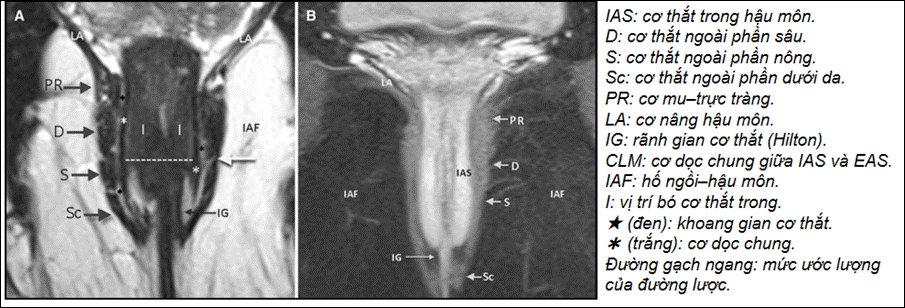
●Mốc xác định vị trí 1/3dưới cơ thắt ngoài (gồm bó dưới da (Sc) và bó nông (S)): sử dụngDentate line(hoặc khoảng25–30% chiều dài ống hậu môn từ lỗ ngoài) làm mốc chia.
→ trên MRI ước lượng :Dentate line~ IAS mỏng lại một cách rõ rệt (dọc từ trên xuống dưới) hoặc khoảng cách từ rìa ngoài hậu môn (anal verge) tới dentate line ~2–2.5 cm(một số nghiên cứu
|
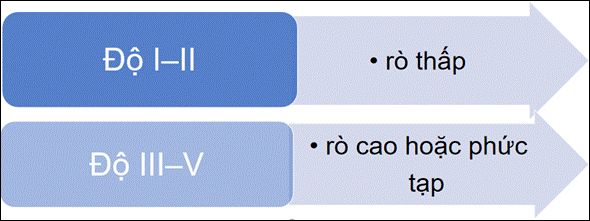
→ dưới đường lược ( 1/3 dưới cơ thắt ngoài) → rò độ thấp → Trên đường lược ( trên 1/3 dưới cơ thắt ngoài) → rò độ cao |
Lưu ý trong report:
Mô tả: theo phân loại của GARG và kèm theo
-Với các đường rò đơn giản: cần mô tả đường kính lỗ rò, có đồng đều không, có bị chít hẹp hay cắt cụt không.
-Với các đường rò phức tạp: cần mô tả lỗ trong, hướng lan khi đi trong khoang gian cơ thắt, đủ các số nhánh phụ nếu có.